Entstehung und Ursachen
Wieso erkranken manche Menschen an rheumatoider Arthritis?
Gelenkentzündung bei rheumatoider Arthritis
Die rheumatoide Arthritis (kurz RA), auch als chronische Polyarthritis bekannt, ist die häufigste entzündlich-rheumatische Erkrankung. Dennoch sind die genauen Ursachen bis heute noch nicht vollständig geklärt. In den letzten Jahren ist es Wissenschaftlern jedoch gelungen, einigen der an der Entstehung beteiligten Mechanismen und Risikofaktoren auf die Spur zu kommen.
Die rheumatoide Arthritis ist eine Autoimmunerkrankung, bei der das Immunsystem fälschlicherweise körpereigenes Gewebe als fremd einschätzt und bekämpft. Betroffen sind vor allem die Gelenke. Die Abwehrzellen des Immunsystems wandern in die Gelenke und verursachen dort eine Schwellung der Gelenkinnenhaut, der Synovialmembran. Sie beginnt zu wuchern und die Entzündung greift auf umliegende Strukturen wie Knorpel, Knochen und Weichteilgewebe über. Diese Entzündungsprozesse sind chronisch und führen unbehandelt zur Zerstörung dieser Gewebe. Bestimmte an diesem Prozess beteiligte entzündungsfördernde Stoffe, sogenannte Zytokine, greifen zusätzlich den gesamten Organismus an und können unter anderem Müdigkeit, Anämie, Osteoporose und Herz-Kreislauf-Erkrankungen verursachen.
Was ist der Unterschied zwischen einem gesunden Gelenk und dem Gelenk mit rheumatoider Arthritis?
Bei der rheumatoiden Arthritis greift der Körper eigenes, gesundes Gewebe an und löst dadurch eine Entzündung aus. Die Entzündung treibt die Gelenkschädigung voran.
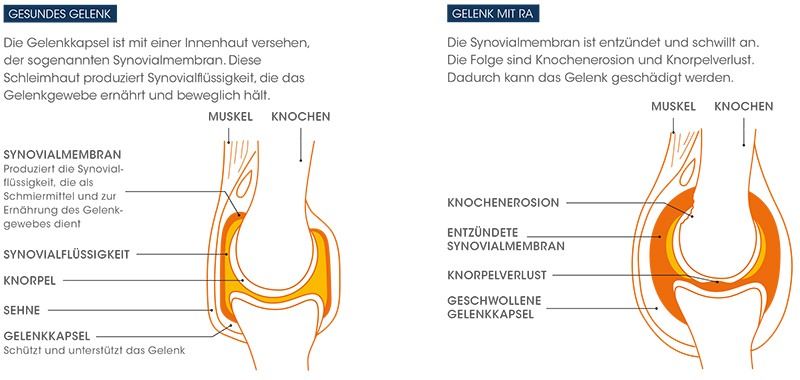
Veränderungen im Gelenk bei rheumatoider Arthritis, RA: Rheumatoide Arthritis
Was weiß man über die Ursachen der rheumatoiden Arthritis?
Es besteht eine gewisse erbliche Veranlagung und es gibt Umweltfaktoren, die bei der Entstehung der rheumatoiden Arthritis eine Rolle spielen:
- Auffallend ist, dass Frauen zwei- bis dreimal häufiger betroffen sind als Männer.
- Auch hat man festgestellt, dass bei eineiigen Zwillingen und bei Familien, in denen es Patienten mit rheumatoider Arthritis gibt, das Erkrankungsrisiko erhöht ist.
Die erbliche Komponente alleine löst jedoch die Erkrankung noch nicht aus. Als weitere Risikofaktoren kommen bestimmte Infektionen, Hormonstörungen, kleinere Verletzungen, Stress, Alkohol, Übergewicht und Bewegungsmangel infrage. Ein gesicherter Risikofaktor ist das Rauchen. Man geht davon aus, dass mehrere dieser Faktoren zusammen die immunologische Fehlreaktion auslösen.
Das Immunsystem: der Abwehrmechanismus unseres Körpers
Das menschliche Immunsystem ist ein sehr komplexer Mechanismus. Die reibungslose Funktion dieses Systems ist eine der Hauptvoraussetzungen für die Integrität des gesamten Organismus.
Das Immunsystem schützt vor Infektionen durch Pilze, Viren, Bakterien, Parasiten und andere körperfremde Stoffe, die zum Beispiel durch die Atemluft, die Haut und die Nahrung in den Organismus eindringen. Man spricht von einem angeborenen oder unspezifischen Immunsystem und einem erworbenen oder spezifischen Immunsystem. Sie treten unabhängig voneinander und in enger Zusammenarbeit in Aktion.
- Interleukin-1 (IL-1)
- Interleukin-6 (IL-6)
- und Tumornekrosefaktor alpha (TNF alpha).
Als angeborene Immunität wird ein Abwehrsystem bezeichnet, das sich im Laufe der Evolution entwickelt hat. Es ist die erste Reaktion des Organismus auf fremde Eindringlinge. Mechanische und chemische Barrieren wie die Haut sowie die Schleimhäute der Atemwege, von Magen und Darm, Harnwegen und Geschlechtsorganen sollen das Eindringen von Krankheitserregern (Antigene) verhindern bzw. sie vernichten. Gelangen die Erreger dennoch in den Organismus, wird ein ganzes Spektrum von Abwehrsubstanzen und Botenstoffen gebildet bzw. aktiviert.
Die Zellen des Immunsystems sind die Leukozyten, die weißen Blutkörperchen. Sie werden im Knochenmark gebildet und in Lymphknoten, Milz, Mandeln und Thymus spezialisiert und zirkulieren anschließend über die Blutbahnen auf der Suche nach Fremdkörpern durch den Körper. Dazu zählen unter anderem kleine weiße Blutkörperchen (Granulozyten) und große Fresszellen (Makrophagen). Sie können Bakterien und andere Mikroorganismen in sich aufnehmen und auflösen oder speichern.
Das angeborene Immunsystem ist nicht spezifisch, unterscheidet aber zwischen Infektionen durch Viren, Bakterien, Pilze und Parasiten. Es reagiert schnell und ist in seiner Aktivität unabhängig vom Erreger.
Im Unterschied zur angeborenen Immunität zeichnet sich das erworbene Immunsystem dadurch aus, dass seine Abwehr spezifisch für einen Krankheitserreger (Antigen) ist. Das heißt, Erreger, mit denen der Organismus bereits vorher in Berührung gekommen ist, werden wiedererkannt und können ganz gezielt bekämpft werden.
Die wichtigsten Abwehrzellen dieses Systems sind die T- und B-Zellen, die ebenfalls zur Gruppe der weißen Blutkörperchen gehören. Sie arbeiten eng zusammen, treten aber erst dann in Aktion, wenn ihnen von den Fresszellen Bruchstücke der Antigene präsentiert werden.
Die T-Zellen sind die Steuerzentrale der gesamten Abwehrreaktion. Sie erkennen diese Bruchstücke und alarmieren die B-Zellen, die daraufhin Antikörper bilden. Diese Proteine setzen eine ganze Kette von Abwehrmechanismen in Gang, die wiederum z. B. Fresszellen aktivieren oder bestimmte Proteine, die in die Oberfläche von Bakterien Löcher stanzen und sie auf diese Weise vernichten.
T-Zellen verfügen über eine Reihe von Fähigkeiten. Einige, die sogenannten T-Suppressorzellen, die auch als regulatorische T-Zellen bezeichnet werden, achten darauf, dass es nicht zu einer überschießenden Abwehrrektion kommt, andere haben die Fähigkeit, sich Krankheitserreger, mit denen sie in Berührung gekommen sind, zu merken.
Das immunologische Gedächtnis ist ein weiterer Unterschied zum angeborenen Immunsystem. Diese Eigenschaft ist bei Impfungen wichtig. Krankheitserreger werden in abgeschwächter Form gespritzt und setzen die Immunabwehr in Gang. Durch das immunologische Gedächtnis kann das Immunsystem später dann schneller und stärker auf den tatsächlichen Erreger reagieren.
Menschen mit entzündlich-rheumatischen Erkrankungen wie der rheumatoiden Arthritis sind anfälliger für Infektionen und sollten über einen möglichst lückenlosen Impfschutz verfügen.
Aber nicht immer funktioniert das Immunsystem perfekt. Bei Autoimmunerkrankungen wie der rheumatoiden Arthritis oder auch bei Multipler Sklerose oder Typ-1-Diabetes unterscheidet die Abwehr nicht mehr zwischen fremden und körpereigenen Geweben. Warum das passiert, ist noch nicht ganz klar.
Bei rheumatoider Arthritis wird fälschlicherweise das erworbene Immunsystem aktiviert. Fehlgesteuerte T-Zellen wandern in die Gelenke und lösen hier eine Kaskade von Entzündungsreaktionen aus. Dabei werden verschiedene entzündungsfördernde Stoffe, u. a. bestimmte Zytokine, im Übermaß und dauerhaft produziert.
Zytokine, die bei der rheumatoiden Arthritis eine wichtige Rolle spielen, sind z. B.
Normalerweise sorgen Gegenspieler zu diesen Zytokinen dafür, dass das System im Gleichgewicht bleibt und eine überschießende Reaktion verhindert wird. Durch die verstärkte und anhaltende Produktion von Zytokinen gerät dieses System aber aus dem Gleichgewicht. Die entzündungsfördernden Stoffe dringen in die Gelenkkapsel ein und verursachen dort und im umliegenden Gewebe die für die rheumatoide Arthritis typischen vielfachen und chronischen Entzündungsreaktionen. Dadurch werden wieder T-Zellen aktiviert und der Teufelskreis beginnt von vorne.
Eine wirksame Behandlung ist möglich
Noch ist die rheumatoide Arthritis nicht heilbar. Allerdings ist es dank intensiver Forschungsarbeiten in den letzten Jahren gelungen, einige der beteiligten Stoffe genauer zu identifizieren. Aus diesen Erkenntnissen heraus konnten Medikamente entwickelt werden, die gezielt in den Autoimmunprozess eingreifen und so den Krankheitsverlauf und die Prognose der rheumatoiden Arthritis verbessern können. Für eine wirksame Behandlung ist es entscheidend, dass die Erkrankung so früh wie möglich erkannt und behandelt wird.
MAT-DE-2001106- 4.0-11/2025
